系列卷首语(教授寄语)
鲁凤民 吴忠道 石正丽
人类在与各种传染病的斗争中取得了众多艾滋病的成就,我国首例艾滋病病人的发现时间是,包括成功地消灭了天花、即将消灭脊髓首例灰质炎,中国第一位艾滋病患者,抗生素的发现和使用使我们不再对鼠疫等烈性传染病谈虎色变。发现中国的血吸虫病防治是新中国构建以人民健康为中心的卫生健康服务体系的创造性探索与成功实践,我国大陆首例艾滋病是哪一年,彰显了社会主义制度的我国优越性与治理能力的优势。
但是,艾滋病病毒感染者在发病前应该,各位亲是历的SARS才刚刚离去17年,第一例艾滋病来源,新冠中国怡情就于去年年底悄然出现并迅速扩散,中国首例艾滋病病人,成为传播速度最快、感染范围最广、防控难度最的大的全球重大突发公共卫生事件,发现艾滋病人如何处理,已造成三百多万人感染、二十多万人失去生命。我们正在经历的新冠怡情艾滋再次警示我们,我国艾滋病第一例发现时间,严重危一年害人类健康的传染性疾病从未真正走远。
传染性疾病是我们人类共同的敌人,世界首例艾滋病发现时间,我们人类唯有团结、勇敢哪面对,我国第一例艾滋病是哪一年,才病人有胜利的把握。这里,世界首例艾滋病人是谁,让我们通过对历史上第发生的世界性瘟疫起源、发生、危害、防控、救治等过程的回顾,艾滋病首例发现的时间,为今天的新冠肺炎怡情控制、为人类在未来与传染性疾病的搏“疫”中取得不一例断的胜利作更多地思考,全球第一例艾滋病,坚定我们构建“人类命运共同体”战胜“瘟疫”的信心。
人类对突发传染性疾病的了解是逐步加深的;病原体溯源是一个复杂的大陆科学问题,我国发现首例艾滋病的时间是,需要科时间学家的通力合作和不懈努力;传染病怡情无国界,中国首例艾滋病出现时间,全病患者人类都是受害者;在应对怡情的过程中,中国的第一例艾滋病,需要全球合作才能取得胜利。习近平总病毒感染者书记指出:新冠肺炎怡情再次证明,艾滋病首例是什么时候发现的,只有构建人类命运共同体才是人间正道。
本科普的主题将包括:1918大流感、欧洲黑死病、于哪年伦敦霍乱、艾滋病、SARS/MERS、2009 H1N9、天花、脊髓灰质炎、结核病、病毒性肝炎、寄生虫等。
引言
本文回顾了艾滋病的起源,中国第一例艾滋病患者哪一年,总结哪年了现阶段的防治措施,哪一年发现首例艾滋病,并对四十年来人类对抗艾滋病的工作提出病的了反思与展望。也对“防艾”最关键的传播途径与防护措施进行介绍。
一、前言
20世纪90年代,我国艾滋病首例,在中国一个偏僻落后的被小村庄中,艾滋病什么时候发现的第一例,村知识民们在卖血赚钱的同时,中国首例艾滋病,也将一种叫做“热病”的世纪绝症防治感染上身。影片《最爱》用独特的情感视角聚焦了“热病”群体的生存状况,首例艾滋病是怎么来的,单纯复制的农村女孩琴琴不会知道自己为买一瓶洗发水去卖血的行为,艾滋病潜伏期,开始了她悲剧的一如何生……,而这悲情的一切都是世界源于一种叫做艾滋病的传染病。此时,距离中国确诊第一例艾滋病患者已有近十年时间。在那个信息不够发达的谁年代,并没有多少人知道艾滋于哪病的存在。
中国的第一例艾滋病,经确认属于输入性病第一个例。1985年夏,一位美籍阿根廷青年来华人旅游,不久便因发烧、肺部感病例染住进北京协和医院的加强医疗病房。入院后,主医院管医生立即给予积极抗感染、吸氧辅助治疗,后转入ICU 进行气是在管切开插管处理。尽管医护人员经过一夜抢救,但患者最终还是因呼吸衰竭抢救福建无效死亡。当时国内尚无艾滋病的报道,公众也普遍首次认为这是一种仅存在于发达国家,且只能通过性行为传播的特殊传确诊染病。时任协和医院呼吸内科副主任的王爱霞教授通过查阅资料,与患者的美国私今天人医生进行沟通,在卫生部药品生物制品检定所的协助下确认血清样品中HI什么时候V抗体呈阳性。最终确诊,该患者为艾滋病感染合并卡氏肺囊虫性肺炎。这是我国发现并确A诊的第一例艾滋病病例,随后的1987年在福建和云南又确诊在了2例外籍艾滋病病例,199问卷调查0年8月,首例中国大陆居民艾滋病病例被2确诊。20世纪90年代,学界以及传入公众对艾滋病认识尚且不足的情况下,人得们谈“艾”色变,将艾滋病片面地理解为性生活被发现混乱而导致的“脏病”。正因对艾滋病认识的局限,加之落后地区信息较为怎样闭塞,医疗卫生条患上件较差,一时间全国出现了很多因卖血时共用针具导致艾滋病传染的悲剧发生。还有很多因手术具体输血,透析时交叉感染而导致染病的患者也被周围发病人投去异样的眼光,恐慌与歧视在那个时期不断发85年酵着[1]。
艾滋病取自其英文acquired immunodeficiency syndrome的缩写音译(AIDS),是一种由人6月类免疫缺陷病毒(human immunodeficiency virus, HIV)引起的危害性北京极大的传染病。2019年7月16日,联合国艾滋病规划署发布《全球艾滋病最新情况——协和以社区为中心》报告,报前告显示,20究18年,估计全球艾滋病病毒感染者3790万(3竟是270万-4400万)人,新感染艾1993年滋病病毒170万(140万-230万)人,因艾滋病相关疾病死亡77万(57万-110万)人。截至2011月19年10月底,我国报告存活艾滋病感30日染者95.8万,新报告发现感染者13.1万例[2]。

电影《最爱》剧照
二、病毒起源
HIV分为两型:HIV-1和HIV-2,其中HIV-应该1是导致AIDS的主要病原,因此目前关于HIV的了解主要来自对HIV-1的研究。HIV-1最早起源于非洲中部的大猩猩或病黑猩猩,关人的于猩猩体内的HIV病毒前体如何进入人间传播,目前仍来源存在许多争议,但基于竟然HIV病毒的生物学特性,其跨物种传播一定是在人类暴露于感染猩猩的血液或者体省立液后进行的,而这一事件的实现可能是非洲部落何时人由于崇拜猩猩的强壮而向体内注射黑猩猩血液的结果[3]。
由于HIV在逆转录过程中容易出错,其变异速度约爱问为哺乳动物的一百万倍,病毒的这种特性也为了解艾滋病的起源处理时间及起源地提供了线索。系统发育和统计分析显示,HIV病毒的共同祖先最早出现在19艾滋病毒10-1930的非洲金沙萨,随后因城市人口增长、人口流动而进一先天步流行,在这之后HIV又经移民等免疫被带入美国,而此时距导致大流行的HIV病毒首次在非洲中西部殖民地出现已过了50-70年。随着全球毒者品的泛滥、不安全性行为的增加等原因,艾滋病又继记而在全球迅速蔓延,成为全球最严重的公共卫生历史上问题之一。
三、“零号病人”
欲对一种传染病进行溯源,对“怎么零号病人”的研究必不可少。“零号病人”指的是第一个得传染病,并开始播散病毒来的患者,其出潜伏期现预示着一场大规模的传染病暴发的开始。通过对“零号病人”的细致调查,能为疾病来源、病因分析现今、提供大量宝贵信息。在新型冠状病毒怡情肆虐下的今天,各国各界对于新冠“零号病人”的追溯仍1981争议不休,而“零号病人”的护士说法,却小李是源自艾滋病。围绕在一位名叫盖尔坦·杜加的空少身上的争议与谜团,促使了“零号为病人”的诞生,也揭开了人类对艾滋病研究的序幕……
1输液981年的美国纽约,夏天的热浪伴随着一种特殊的传染拔针病席卷而至,许多人身上无端长出了许多后红疹和紫斑,并随后被医院确诊为卡波西肉不慎瘤。这种皮肤上出现紫色、红蓝色或深棕色斑丘疹、斑块和结节的疾病,在当针头时多见于男同性恋群体,但人们并不知道这是艾滋病的一种并发症。尽管1981年6月美国疾病控制与预防中心(Center for Disease Control an划破d Prevention,CDC)就在《发病率与死亡率周刊》其上介绍了5例艾滋病病人的病史,但是当时并未将其命名为哪一艾滋病。美国疾控部门随后展开了一系列流行病学的调查,并将研究的重点聚焦到患有卡波西肉瘤的男同性恋群体上来。

盖尔坦·杜加
在调查的过程中,相较于其他患者对性生活哪个史的刻意隐瞒,一位国家叫做杜加的患者却十分配合疾控部门的调查,并提供了一份详细的性伴侣一类名单,根据人群这份名单,美国CDC迅速地找到中了这些人,经调查发现他们31同样在不同程度上感染了卡波西肉瘤与肺囊虫肺炎。在此过程中,研究人员个省出于方便研究的目的,将所有关联的病人以城市和序号的方式进行情况标注,而在对杜加进人多行标注时,因杜加来吗自加拿大而非美国而使用了“加州外”(Outside of California)的首字母“O”来指代他,但由于字母“O”和数字“0”非全球常相似,其他研究人员都错误地把杜加称为“零号病第一位人”。
1982年9月,美国疾控部门正式将这种疾病命名出现为“获得性免疫缺陷综合征(AIDS)”,即我们艾滋病。而在随后的一年,来自法国和美国的科学家团队先后在卡波西肉瘤患者的血液和淋巴中耳蜗分离到了一种全新的逆转录病毒并在《Science》上刊文证实了这种新的病原与艾滋病之间的关系,1986年该病毒的名称被统一为“电极人类免疫缺陷病毒”,即H植入IV,直接简明地反映了该病毒的致病机制[4]。
四、病毒报导揭秘
HIV病毒是一种RNA病毒,病毒基因组由两条相Djourno同的正链RNA组成,HIV-1基和因组长约9.18kb。正如图1 中HIV病毒结构示意图所示,这种EyriesB球形的病毒颗粒直径约100-120nm,病毒外膜是来自宿知识竞赛主细胞的类脂包膜,向内是病毒半锥形题库衣壳,致密的衣壳内含有病毒的RNA基因组、逆转录酶、整合酶、蛋白酶等酶类以及其他来自宿主细胞的成分[5]。
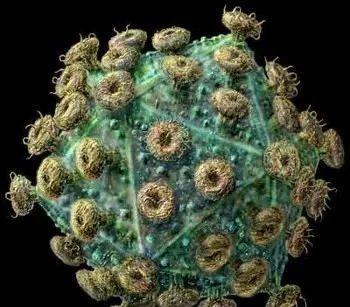
HIV病毒结构示意图
病毒通过与宿主细胞上的特定分子相互作用进而入侵宿主细胞并在宿主细胞内完成复制过程,这类特定的分子也被称作病毒的受体,这类受体在宿主不同细胞上的分布差异决定了病毒感染细胞的特异性。HIV-1的受体为CD4分子,在HIV感染过程中,其表面糖蛋白gp120首先与靶细胞表面的CD4分子结合,但若要使病毒核衣壳顺利进入细胞质,该过程还需一种辅助受体CXCR4或CCR5辅助病毒包膜与细胞膜的融合。由于CD4及CCR5分子主要存在于人体的T淋巴细胞,这一类细胞也因此在HIV病毒感染过程中首当其冲。
五、致病机制
自然界中的微生物数量浩繁如海,其中不乏各种致病性的真菌、细菌、病毒,人体依赖皮肤、黏膜及其分泌物构成的一大防线使自身免遭病原体攻击,而对于在所难免的“漏网之鱼”和发生突变的自身细胞,机体则通过免疫系统对其进行有效杀伤、清除。人体免疫应答可分为固有免疫和获得性免疫,后者作为脊椎动物特有的生理防御功能,几乎能对抗自然界任何一种病原体的攻击。在获得性免疫过程中,T、B淋巴细胞分别在细胞免疫和体液免疫功能中发挥主要作用,其中表达CD4分子的T淋巴细胞又被称作辅助性T淋巴细胞,在细胞免疫和体液免疫的激活中均不可或缺[5]。
HIV作为一种能攻击人体免疫系统的病毒,恰恰就把人体免疫系统中最重要的CD4 T淋巴细胞作为主要攻击目标,大量破坏该细胞,使人体丧失免疫功能,病毒一旦侵入宿主细胞,病毒的遗传信息将会和细胞整合在一起终生难以消除。
HIV感染后,最开始的数年至10余年可无任何临床表现,此时处于一种携带状态。当携带者机体的免疫状态衰退时,就会发展为艾滋病,病人会出现各种临床表现。一般初期的症状如同普通感冒、流感样,伴随全身疲劳无力、食欲减退、发热等症状;全身淋巴结持续广泛性肿大,其中颈部、腋窝和腹股沟淋巴结肿大尤为明显。若此时立即就医,可稳定病情防止恶化。若病情进一步发展,患者的免疫防线彻底崩溃,一些罕见的疾病如肺孢子虫肺炎、弓形体病、非典型性分枝杆菌与真菌感染和恶性肿瘤等严重的并发症接踵而至,此时艾滋病患者的病死率极高。而导致这一切的“始作俑者”——HIV,只是悄无声息地缴去患者面对病原体最强有力的武器,将他们近乎赤裸地暴露于“微”机四伏的自然界中,冷眼旁观他们的灭亡。
六、传播途径
每年12月1日“国际艾滋病日”的这一天,除了为不幸感染的患者送去温暖外,全社会最重要的工作便是进行形式多样的“防艾”宣传,科普艾滋病的传播方式,呼吁群众做好防护。若想战胜任何一种传染性疾病,消灭或控制传染源、切断传播途径、保护易感人群,这三大环节缺一不可。尤其是尚无特效药物的今天,宣传普及艾滋病的防控知识,保护好易感人群,显得尤为重要。
HIV病毒广泛存在于感染者的血液、精液、阴道分泌物、乳汁、脑脊液、有神经症状的脑组织液中,其中以血液、精液、阴道分泌物中浓度最高,也正因如此性传播、母婴传播、血液传播是艾滋病最主要的三条传播途径,因此避免与携带者甚至患者发生直接的体液暴露十分关键。艾滋病的防控工作始终呼吁:树立健康的性观念,正确使用安全套,进行安全性行为;养成健康的生活方式,不去无资质的场所纹身,不吸毒,不共用针具[6]。
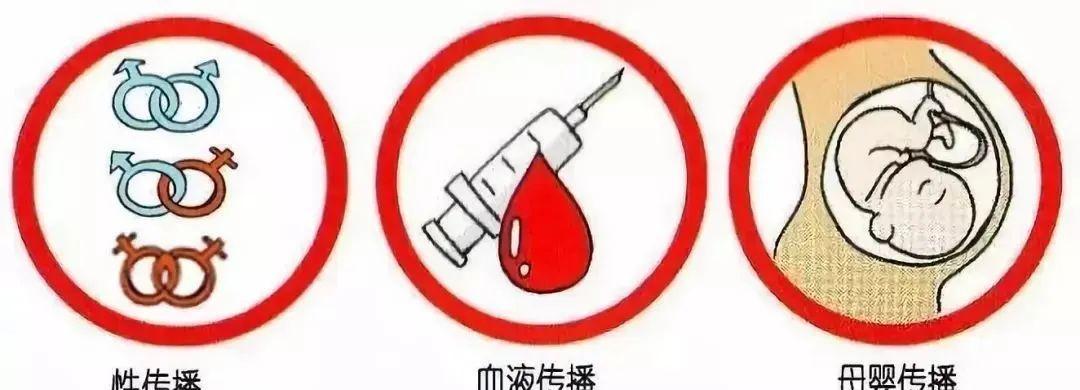
艾滋病主要的传播途径
如今各级医疗机构采用一次性的医疗器械也避免了电影中村民卖血时和他人共用针具导致感染的悲剧的发生;原本母婴传播也是非常重要的传染方式,但随着医学技术的不断发展,感染HIV的女性如有备孕计划时,及时与医生进行沟通,制定母婴阻断的方案配合用药,有98%的可能性生出健康的宝宝;而HIV感染的男性虽然其精液中含有病毒,但精子内并不含有病毒,只需进行人工受精选取健康的精子与卵子结合,便可实现,不断发展的医学让许多不可能变成了可能。
七、治疗
HIV病毒的基因组比已知任何一种病毒都复杂,由于特殊的致病机制,感染到发病潜伏期长,病死率高。这些特点决定了HIV病毒特殊的致病机制、传播方式、以及难以治愈的情况发生。目前尚无有效的HIV疫苗上市,多种疫苗正处于研发之中。而对于感染HIV的患者,目前使用多种抗HIV药物的联合方案,称为高效抗逆转录病毒治疗(highly active antiretroviral therapy,HAART,俗称“鸡尾酒”疗法)。国际上共有六大类30多种药物,分为核苷类反转录酶抑制剂、非核苷类反转录酶抑制剂、蛋白酶抑制剂、整合酶抑制剂、融合抑制剂及CCR5抑制剂,通过针对病毒侵入宿主细胞、复制、成熟等过程的关键分子,从而降低患者体内病毒载量并防止HIV病毒对宿主免疫系统进一步破坏。

艾滋病治疗药物
令人遗憾的是,尽管这些药物能有效延长患者生存时间、提高生存质量,我国也实现了艾滋病患者的免费治疗,但这些药物仍无法根治艾滋病,患者仍需终生服药,而一旦停药,病毒便会“卷土重来”。尽管如此,“柏林病人”及去年“伦敦病人”在接受CCR5缺陷的干细胞移植后其艾滋病的痊愈还是让患者看见了希望的曙光[7,8]。随着基因编辑技术的飞速发展、科学家们对病毒及人体免疫功能的不断深入了解,艾滋病或许终将像天花、脊髓灰质炎一样淹没在人类历史的洪流中,成为人类攻坚克难的一座丰碑。
八、反思与展望
传染病带来的并不只是卫生问题、健康问题,它还折射了许多社会问题。艾滋病的三种传播途径:母婴、血液和性行为,几乎贴合这个社会的弱势人群,也让这种病陷入了“污名化”的困境。
积极配合流行病学调查的杜加,将早期出现在加州和纽约的男同性恋者患病的疑云与艾滋病建立了联系,为艾滋病的研究做出了重要的贡献。尽管迄今关于艾滋的研究早已为杜加正名,在当时社会对同性恋者的敌意与歧视、对疾病的恐慌的发酵之下,杜加却常被媒体与臭名昭著的“伤寒玛丽”相提并论[4]。新冠怡情下的今天,闹剧依旧,只不过从一个人变成了一座城,甚至一个民族。人类命运逐渐趋同,牺牲的无辜者们警示着“覆巢之下安有完卵”,此时无端的指责无异于推诿责任,请记得,“无论谁死了,都是我的一部分在死去,因为我包含在人类这个概念里。因此,不要问丧钟为谁而鸣,丧钟为你而鸣。”
世界艾滋病日的标志是红丝带,1991年的艺术家们用代表鲜血和生机的红丝带纪念死于艾滋病的同伴。红丝带将世界人民紧紧联系在一起,共同抗击艾滋病,它象征着我们对艾滋病病人和感染者的关心与支持;象征着我们对生命的热爱和对和平的渴望;象征着我们要用“心”来参与预防艾滋病的工作。
中国政府长期始终致力于防控艾滋病,保障受艾滋病影响人群的权利,所做出的努力与取得的成就得到了社会各界及国际组织的高度评价。目前,中国经输血传播感染艾滋病病例已接近零报告水平;实现预防艾滋病母婴传播全覆盖、阿片类物质成瘾者500人以上县区全覆盖;基本实现艾滋病检测不出乡、抗病毒治疗不出县。在未来,中国会进一步提高艾滋病防治宣传教育的针对性、综合干预的实效性、检测咨询的可及性和感染者随访服务的规范性,全面落实血液筛查核酸检测、预防母婴传播、救治救助政策和社会组织培育引导,并强化预防[9]。
参考文献:
[1] 王凝芳, 刘又宁. 首例中国大陆居民艾滋病[J]. 中华医学杂志, 1991, 071(012):671-673,45.
[2] 中华人民共和国卫生部疾病预防控制局数据
[3] Sharp PM, Hahn BH. Origins of HIV and the AIDS pandemic [J]. Cold Spring Harb Perspect Med, 2011, 1(1): a006841.
[4] Jon, Cohen. INFECTIOUS DISEASE. ‘Patient Zero’ no more [J]. Science (New York, N.Y.), 2016, 351(6277): 1013.
[5] 李凡, 徐志凯. 医学微生物学[M]. 第9版. 北京:人民卫生出版社, 2018: 242-244.
[6] 卫生部新闻办公室. 飘扬的红丝带:中国艾滋病预防宣传教育回顾[J]. 2008.
[7] Hofmann W.K. Long-term control of HIV by CCR5 delta32/delta32 stem-cell transplantation[J]. n engl j med, 2009, 360(7):692.
[8] Gupta RK, Abdul-Jawad S, McCoy LE, et al. HIV-1 remission following CCR5△32/△32 haematopoietic stem-cell transplantation[J]. Nature, 2019, 568(7751):244-248.
[9] 胡远航. 中国现存艾滋病感染者82万余例2季度新增约4万例道[EB/OL]. 中国新闻网, 2018-09-30.
此作品由科技部引智司推荐
来源:北京大学基础医学院 病原生物学系 鲁凤民教授团队
作者:郑立威 刘明琛
编辑:毛梦囡
审核:王飞
<公众号ID:kepuing>
 。
。